Il mal di testa è un disturbo molto comune. Quando però si associa a rigidità o dolore al collo, è frequente pensare che “sia la cervicale”.
Ma è davvero così?
Non tutti i mal di testa dipendono dal collo. In alcuni casi, però, il dolore può effettivamente avere origine dalle strutture cervicali: si parla allora di cefalea cervicogenica.
Per capire meglio di cosa si tratta, è utile partire dalla classificazione ufficiale delle cefalee.
Cefalea: quali tipi esistono?
La classificazione di riferimento internazionale è l’International Classification of Headache Disorders – 3rd edition (ICHD-3), pubblicata dalla International Headache Society.
Secondo questa classificazione, le cefalee si dividono in:
- cefalee primarie, come emicrania e cefalea tensiva, che non dipendono da altre patologie strutturali;
- cefalee secondarie, cioè conseguenti a una condizione identificabile.
La cefalea cervicogenica rientra tra le cefalee secondarie, perché il dolore è attribuibile a una disfunzione del rachide cervicale.
Questa distinzione è importante: non tutti i mal di testa associati a tensione cervicale sono automaticamente “cervicogenici”.
Cos’è la cefalea cervicogenica
La cefalea cervicogenica è un mal di testa che origina dalle strutture del collo, ma viene percepito a livello della testa.
Secondo i criteri dell’ICHD-3, devono essere presenti elementi clinici che dimostrino una relazione tra il disturbo cervicale e il dolore alla testa. In altre parole, il dolore deve essere spiegabile attraverso una disfunzione del rachide cervicale.
Dal punto di vista clinico, si presenta spesso con:
- dolore unilaterale;
- irradiazione verso fronte, tempia o zona perioculare;
- rigidità e limitazione dei movimenti del collo;
- peggioramento con posture mantenute o movimenti cervicali.
Perché il collo può causare mal di testa
La spiegazione non è solo “muscolare”.
Le strutture cervicali alte condividono connessioni neurologiche con le aree deputate alla percezione del dolore cranico attraverso il cosiddetto complesso trigemino-cervicale. Questo meccanismo, descritto in modo approfondito da Bogduk, permette al sistema nervoso di integrare informazioni provenienti da collo e testa.
Quando una struttura cervicale è irritata o disfunzionale, il cervello può interpretare quel segnale come dolore localizzato alla testa.
Questo spiega perché il mal di testa cervicale non è semplicemente “tensione”, ma può avere una base neuroanatomica precisa.
Quali sono i sintomi della cefalea cervicogenica?
Chi soffre di cefalea cervicogenica riferisce spesso un dolore che:
- parte dal collo o dalla base del cranio;
- si irradia anteriormente;
- peggiora con determinati movimenti o posture prolungate;
- si associa a riduzione della mobilità cervicale.
Studi come quelli di Jull e colleghi hanno evidenziato che le persone con questo tipo di mal di testa possono presentare alterazioni del controllo muscolare cervicale rispetto a soggetti senza cefalea.
È importante però sottolineare che la diagnosi non si basa solo sui sintomi, ma su una valutazione clinica completa.
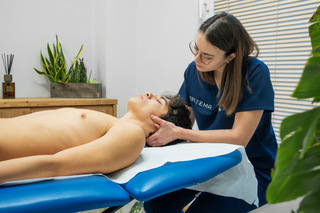
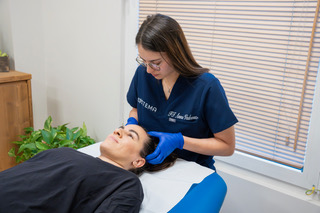
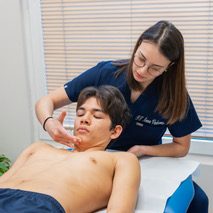
Qual è il ruolo della fisioterapia nella cefalea cervicogenica
Le evidenze scientifiche suggeriscono che un approccio conservativo rappresenti la prima scelta nella maggior parte dei casi.
Studi randomizzati, come quello di Ylinen e colleghi, mostrano che programmi di esercizio specifico per il collo possono ridurre frequenza e intensità del dolore. Revisioni sistematiche indicano che la fisioterapia può migliorare la funzione cervicale e la qualità di vita.
Interventi mirati sui muscoli cervicali, come tecniche manuali o approcci sul trigger point, possono avere un effetto positivo nel breve termine, ma risultano più efficaci se inseriti in un percorso che includa esercizio terapeutico e educazione.
Alcuni studi hanno inoltre evidenziato possibili interazioni tra cefalea cervicogenica e disturbi temporomandibolari, rafforzando l’importanza di una valutazione globale del distretto cranio-cervico-mandibolare.
Quando sono necessari altri trattamenti
In casi selezionati, soprattutto quando il dolore è persistente e non risponde al trattamento conservativo, possono essere considerati interventi medici come blocchi articolari o infiltrazioni.
Si tratta però di opzioni specialistiche e non rappresentano il primo passo nella gestione del mal di testa cervicale.
Take home message:
Non tutto il mal di testa dipende dalla cervicale.
Ma quando il dolore è associato a rigidità, limitazione del movimento o sintomi che cambiano con la funzione del collo, può essere utile indagare questa possibile origine.
Comprendere il meccanismo del dolore e costruire un percorso attivo e personalizzato rappresenta uno degli aspetti centrali nella gestione della cefalea cervicogenica.
Approfondimenti scientifici
- Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition (beta version). Cephalalgia. 2013;33(9):629–808.
- Bogduk N. “Cervicogenic headache: anatomic basis and pathophysiologic mechanisms.” Curr Pain Headache Rep. 2001;5(4):382–386.
- Barmherzig R, Kingston W. “Occipital Neuralgia and Cervicogenic Headache: Diagnosis and Management“. Curr Neurol Neurosci Rep. 2019;19(5):20.
- Jull G, Amiri M, Bullock-Saxton J, Darnell R, Lander C. “Cervical musculoskeletal impairment in frequent intermittent headache.” Cephalalgia. 2007;27(7):793–802.
- Ylinen J, Nikander R, Nykänen M, Kautiainen H, Häkkinen A. “Effect of neck exercises on cervicogenic headache: A randomized controlled trial.” J Rehabil Med. 2010;42:344–349.
- Racicki S, Gerwin S, Diclaudio S, Reinmann S, Donaldson M. “Conservative physical therapy management for the treatment of cervicogenic headache: a systematic review.” J Man Manip Ther. 2013;21(2):113–124.
- Mingels S, Dankaerts W, Granitzer M. “Preclinical Signs of a Temporomandibular Disorder in Female Patients With Episodic Cervicogenic Headache.” PM R. 2019;11(12):1287–1295.
- von Piekartz H, Lüdtke K. “Effect of treatment of temporomandibular disorders in patients with cervicogenic headache: a randomized study.” Cranio. 2011;29(1):43–56.